Grâce au lancement de notre premier appel à cotisations en décembre, au soutien de Constance de Vibraye, qui a mobilisé autour de nous son réseau, et à la diffusion du documentaire « Diabète, une addition salée » sur Arte, nous avons la grande joie d’accueillir parmi nous depuis plusieurs semaines de nombreux nouveaux membres.
Grâce au lancement de notre premier appel à cotisations en décembre, au soutien de Constance de Vibraye, qui a mobilisé autour de nous son réseau, et à la diffusion du documentaire « Diabète, une addition salée » sur Arte, nous avons la grande joie d’accueillir parmi nous depuis plusieurs semaines de nombreux nouveaux membres.
Nous leur souhaitons encore une fois la bienvenue et leur disons merci, de même qu’aux anciens pour leur soutien sans faille.
Avec tous ceux qui nous ont rejoint et nous rejoindront bientôt, nous franchirons cette année un nouveau cap et avancerons encore plus efficacement sur tous les chantiers qui nous tiennent à cœur :
- Faire en sorte que le diabète, en particulier dans ses formes minoritaires (type 1, LADA, MODY), soit mieux connu et compris de notre entourage, de la population générale et des soignants, de manière à éviter notamment que les diabétiques de type 1 ne soient diagnostiqués qu’au stade de l’acidocétose, ce qui reste hélas trop fréquent aujourd’hui ;
- Œuvrer pour une diminution du prix des traitements et pour l’accessibilité de l’insuline à l’international ;
- Lutter contre les discriminations à l’encontre des diabétiques (à l’assurance-emprunteur, dans le monde du travail) ;
- Aider tous les diabétiques qui peuvent en avoir besoin, notamment ceux qui, atteints de troubles du comportement alimentaire, sont généralement très mal pris en charge à l’heure actuelle.
À très bientôt, encore merci et portez-vous bien !
Le Bureau « Diabète et méchant »



 Hier encore, le diabète « n’était pas une maladie » et ceux qui, en étant atteints, trouvaient néanmoins ce fardeau un peu lourd à porter, se voyaient enjoindre – fort fermement, le plus souvent – de « vivre normalement », sans « rechercher de bénéfices secondaires » (ce qui, une fois traduit de l’idiome raffiné des médecins dans la langue cruellement dénuée de poésie du commun, signifie à peu près « va bosser, feignant ! » ou quelque chose d’approchant).
Hier encore, le diabète « n’était pas une maladie » et ceux qui, en étant atteints, trouvaient néanmoins ce fardeau un peu lourd à porter, se voyaient enjoindre – fort fermement, le plus souvent – de « vivre normalement », sans « rechercher de bénéfices secondaires » (ce qui, une fois traduit de l’idiome raffiné des médecins dans la langue cruellement dénuée de poésie du commun, signifie à peu près « va bosser, feignant ! » ou quelque chose d’approchant).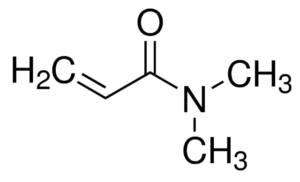
 Nous publions ici, grâce à l’aimable autorisation du Professeur Daniel Gredig, le compte-rendu de son intervention du 21 octobre 2018 lors de notre 22ème Rencontre du 1er type, ainsi que des documents complémentaires, qu’il a eu la gentillesse de nous faire parvenir.
Nous publions ici, grâce à l’aimable autorisation du Professeur Daniel Gredig, le compte-rendu de son intervention du 21 octobre 2018 lors de notre 22ème Rencontre du 1er type, ainsi que des documents complémentaires, qu’il a eu la gentillesse de nous faire parvenir.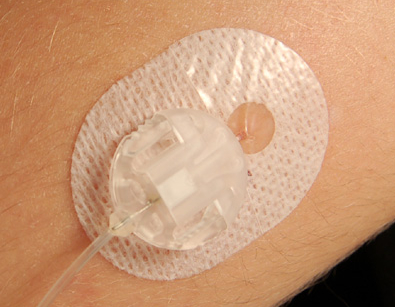 Que celui à qui l’on n’a jamais dit que tel problème rencontré avec sa pompe à insuline et/ou son capteur de glycémie était 1) rarissime 2) pas si grave 3) dans sa tête 4) de sa faute 5) sans aucun lien avec le dispositif – barrez les mentions inutiles – lève la main !
Que celui à qui l’on n’a jamais dit que tel problème rencontré avec sa pompe à insuline et/ou son capteur de glycémie était 1) rarissime 2) pas si grave 3) dans sa tête 4) de sa faute 5) sans aucun lien avec le dispositif – barrez les mentions inutiles – lève la main !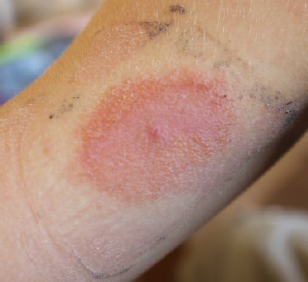 Merci infiniment à Michel S. de nous avoir fait parvenir les publications scientifiques résumées ci-dessous.
Merci infiniment à Michel S. de nous avoir fait parvenir les publications scientifiques résumées ci-dessous. Dans La Peau de chagrin de Balzac, le héros, Raphaël de Valentin, s’étant ruiné au jeu, découvre chez un antiquaire un objet maléfique – une peau de chagrin – qui lui permet d’accomplir tous ses désirs mais, se confondant avec sa vie, rétrécit à chaque souhait exaucé. Après s’être adonné quelque temps à divers excès, Raphaël finit par se terrer chez lui en s’efforçant de ne plus rien vouloir pour durer encore un peu.
Dans La Peau de chagrin de Balzac, le héros, Raphaël de Valentin, s’étant ruiné au jeu, découvre chez un antiquaire un objet maléfique – une peau de chagrin – qui lui permet d’accomplir tous ses désirs mais, se confondant avec sa vie, rétrécit à chaque souhait exaucé. Après s’être adonné quelque temps à divers excès, Raphaël finit par se terrer chez lui en s’efforçant de ne plus rien vouloir pour durer encore un peu.

 Frédérique Georges-Pichot
Frédérique Georges-Pichot
 Anne Durand
Anne Durand Juliette de Salle
Juliette de Salle